Диабетическая фетопатия представляет собой состояние, которое может возникнуть у плода матери с диабетом во время беременности. Это заболевание может повлиять на развитие ребенка и привести к различным осложнениям как во время беременности, так и после рождения. В этой статье мы рассмотрим, что такое диабетическая фетопатия плода, какие признаки способствуют ее развитию, клинические рекомендации по узи и как ее можно предотвратить и лечить.
Диабетическая фетопатия новорожденных
Диабетическая фетопатия – это состояние, вызванное высоким уровнем глюкозы в крови у матери с диабетом во время беременности, что может негативно сказаться на здоровье и развитии плода. Высокий уровень глюкозы в крови матери может проникать через плаценту к плоду и стимулировать избыточное выделение инсулина у плода. Это, в свою очередь, может привести к увеличению веса плода, макросомии (избыточному весу), а также к другим осложнениям, таким как проблемы с дыханием, гипогликемия и травмы при родах.
Патогенез диабетической фетопатии
Основными факторами риска развития диабетической фетопатии являются:
- Неуправляемый диабет у матери: Неуправляемый диабет с высокими уровнями глюкозы в крови у матери является основной причиной развития диабетической фетопатии.
- Длительность диабета у матери: Чем дольше женщина страдает от диабета до беременности, тем больше вероятность развития диабетической фетопатии.
- Неконтролируемое повышение уровня глюкозы в крови: Поддержание нормального уровня глюкозы в крови важно для предотвращения развития диабетической фетопатии.
Признаки диабетической фетопатии
Предотвращение диабетической фетопатии включает в себя следующие меры:
- Контроль уровня глюкозы в крови: Регулярное измерение уровня глюкозы в крови и поддержание его на оптимальном уровне с помощью диеты, физической активности и инсулинотерапии.
- Планирование беременности: Женщинам с диабетом рекомендуется планировать беременность в период, когда их уровень глюкозы в крови находится под контролем.
- Регулярное медицинское наблюдение: Регулярное посещение врача для мониторинга уровня глюкозы в крови и оценки состояния плода.
- Профилактическое лечение: В некоторых случаях врач может назначить профилактическое лечение, чтобы предотвратить или уменьшить риск развития диабетической фетопатии.
В случае выявления диабетической фетопатии важно обеспечить своевременное и адекватное лечение с целью минимизации осложнений и обеспечения здоровья как матери, так и ребенка.
Диабетическая фетопатия представляет собой серьезное состояние, которое может негативно сказаться на здоровье и развитии плода у женщин с диабетом во время беременности. Правильное управление диабетом, регулярное медицинское наблюдение и профилактические меры могут помочь предотвратить или уменьшить риск развития этого осложнения и обеспечить здоровый и благополучный исход беременности.
Женщины с диагностированным сахарным диабетом в некомпенсированной форме довольно трудно переносят период вынашивания ребенка. Нередко в процессе развития плода у последнего возникают и самые разные осложнения, многие из которых несут серьезную опасность.
Своевременное выявление отклонений позволяет организовать полноценное лечение и существенно снижает риск развития опасных недугов.
О том, какие признаки имеет диабетическая фетопатия непосредственно у плода, чем лечится и о ряде других важных моментов, рассказывается в настоящей статье.
Диабетическая фетопатия – причины
Рассматриваемый недуг развивается у еще не родившегося ребенка на фоне сахарного либо гестационного диабета, от которого страдает его мама. Обычно при этом уровень глюкозы в ее крови постоянно держится выше приемлемых показателей.
Опаснее всего то, что ДФ может появиться и у женщин, у которых обнаружили такое состояние, как преддиабет. Проблема в том, что подобный диагноз часто не воспринимается слишком серьезно, и, соответственно, будущая мамочка особо лечением и не озадачивается.
Для заболевания характерны функциональные изменения, провоцирующие у плода нарушения со стороны:
- сосудистой системы;
- почек;
- поджелудочной.
Когда недуг матери находится в компенсированном состоянии, то есть уровень сахара удерживается постоянно в пределах нормы, опасаться диабетической фетопатии не следует. При гипергликемии развитие плода происходит неправильно. При этом ребенок обычно появляется на свет раньше срока в связи с тем, что врачам приходится вмешиваться и ускорять роды оперативным путем.
При диабетической фетопатии происходят в первую очередь изменения в плаценте. Последняя не способна более нормально функционировать. Как результат, происходит резкое увеличение массы плода – он становится крупнее при сохраняющихся признаках недоразвитости.
Из-за избытка в материнской крови сахара активизируется работа поджелудочной железы ребенка – она начинает производить инсулин в чрезмерно больших количествах. Глюкоза по этой причине интенсивно усваивается, в результате чего ее излишек трансформируется в жировые отложения.
Признаки
Основные симптомы диабетической фетопатии таковы:
- непропорциональность плода (живот больше головы, лицо отечное, плечи широкие, конечности слишком коротенькие);
- пороки развития;
- макросомия (ребенок крупный – более 4-х килограммов);
- наличие излишка жировых отложений;
- задержка развития;
- проблемы с дыханием;
- пониженная активность;
- кардиомегалия (увеличены также печень и почки, но при этом органы недоразвиты).
Диагностика
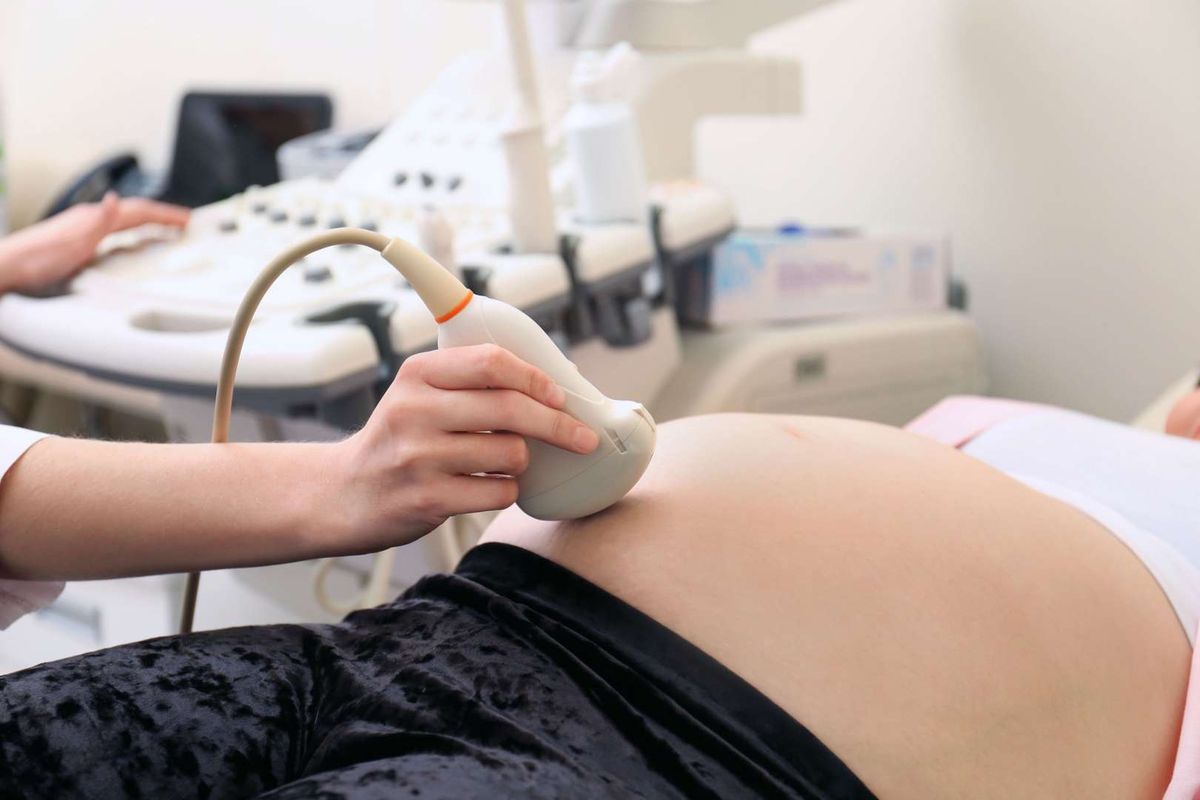
В основном диагноз ставиться по УЗИ. Именно этот метод позволяет воочию наблюдать за процессом внутриутробного развития малыша. Регулярное прохождение процедуры обеспечивает своевременное выявление аномалий.
Женщинам, причисленным к группе риска, необходимо проходить ультразвуковое исследование при первой явке в женскую консультацию.
Далее еще раз УЗИ делается в период между 24-й неделей и 26-й.
На третьем триместре проверку осуществляют не менее 2-х раз. Причем когда речь идет о женщинах, страдающих от инсулинозависимого диабета, то УЗИ назначают на 30-й или 32-й неделе, а затем через каждые 7 суток. Только при столь плотном контроле удается снизить риск для малыша и его мамы до минимума.
Ультразвуковое исследование при наличии рассматриваемого в настоящей статье недуга покажет:
- возникшую непропорциональность ребенка;
- макросомию;
- отечность и наращивание жирового слоя (контур тела будет сдвоенным);
- эхонегативные зоны в области черепа;
- многоводие;
- толщину тканей на темени больше 3 мм (при норме в 2).
Читайте также: Как делается сахарная кривая
Помогает также выявить фетопатию фиксация:
- двигательной активности плода;
- частоты дыхания;
- сердечного ритма.
Короткий (до 50 минут) сон прямо указывает на патологию.
На 30 неделе осуществляют доплерографию. Это помогает выяснить, в каком состоянии находится ЦНС ребенка.
Фетоплацентарную недостаточность диагностируют по результатам исследования крови и мочи. Обращают внимание на показатели:
- окситоцина;
- АФП;
- прогестерона;
- плацентарного лактогена.
При фетопатии объем α-фетопротеина (АФП) всегда выше нормы.
Гормональный профиль беременной следует определять не реже чем дважды в месяц, начиная со второго триместра.
Лечение
В процессе вынашивания будущая мамочка обязана постоянно следить за уровнем сахара и артериальным давлением. В случае необходимости ей дополнительно назначают инсулин.
Непременно следует обеспечить:
- соблюдение диеты;
- полноценную витаминизацию;
- снижение количества жирных продуктов.
Обязательно определяют срок родов – если момент припадает на 37-ю неделю, а осложнений не выявлено, то никаких действий и не предпринимают. В данном случае все, скорее всего, завершится естественным образом.
Принудительное прерывание беременности целесообразно осуществлять не скорее чем на 36-й неделе. Раньше это делают в случае возникновения прямого риска для жизни женщины – здесь вопрос спасения ребенка уже не стоит. Подобное происходит, если обнаруживают:
- тяжелый гестоз;
- многоводие;
- диабетическую нефропатию;
- прогрессирующую гипоксию у плода;
- почечную недостаточность;
- не купируемую гипергликемию и т. д.
В процессе родов постоянно следят за уровнем сахара. Если он понижен, то возникнут сложности – много глюкозы требуется матке для сокращений. Потому женщина часто теряет сознание или впадает в гипогликемическую кому. Последнюю предупреждают капельницей с 500 миллилитрами 5-процентной глюкозы.
При затяжных родах (более 8 часов) проводят кесарево сечение. После него назначают курс антибиотиков. Для предупреждения кетоацидоза колют содовый раствор.
С судорогами борются:
- гидрокортизоном;
- адреналином.
Стимуляцию обмена веществ проводят растворами, содержащими:
- рутин;
- витамины В12, Р, Е, А, С;
- никотиновую кислоту и пр.
За состоянием ребенка наблюдают после родов – при необходимости ему делают искусственную вентиляцию легких и инъекции, направленные на поддержку функционирования ЦНС.